Wenn es um Darmkrebs geht, zählt er zu den absoluten Top-Spezialisten: Seine hohe chirurgische Expertise zeigt sich gerade bei besonders komplexen Eingriffen – etwa bei Mastdarmkrebs. Hier hat Prof. Dr. med. Christoph A. Maurer mit seinem Team sogar eine eigene Operationsmethode entwickelt. Der Leading Medicine Guide sprach mit dem international renommierten Chirurgen unter anderem darüber, was bei dieser Krebsart eine erfolgreiche Operation ausmacht.

„Entscheidend ist die chirurgische Präzision!“
Als Mastdarm – oder auch Enddarm – bezeichnet man den letzten Abschnitt des Dickdarms. Der Mastdarm ist durchschnittlich etwa zwölf Zentimeter lang und grenzt an den Analkanal. Der erfahrene Viszeralchirurg Prof. Dr. med. Christoph A. Maurer weist darauf hin, dass gerade der Mastdarm von allen Organen im Bauchraum am häufigsten von bösartigen Tumoren betroffen ist. Das ist aber bei weitem nicht die einzige interessante Nachricht, die der Spezialist auf Lager hat.
Leading Medicine Guide: Herr Professor Maurer, Sie sagen, dass Krebserkrankungen im Mastdarm rund vierzig Prozent aller Dickdarmtumore ausmachen. Das ist eine stattliche Zahl. Wer ist denn am häufigsten von Mastdarmtumoren betroffen?
Prof. Dr. med. Christoph A. Maurer: Zunächst einmal muss festgehalten werden, dass sich eine familiäre Belastung mit vererbter Genmutation bei nicht einmal zehn Prozent aller Patienten nachweisen lässt. Wir haben also rund neunzig Prozent von Erkrankungen, die keine familiären Bezugspunkte aufweisen – und bei denen tritt Mastdarmkrebs selten vor dem fünfzigsten Lebensjahr auf. Der Tumor entwickelt sich überdies langsam über mehrere Jahre und folgt in etwa 97% der Fälle der sogenannten Adenom-Karzinom-Sequenz.
Leading Medicine Guide: Adenom-Karzinom-Sequenz?
Prof. Dr. med. Christoph A. Maurer: Bei der Adenom-Karzinom-Sequenz entsteht zunächst ein kleiner, flacher Polyp, der langsam zu einem Adenomrasen oder pilzförmigen Adenom heranwächst. Dieser Darmpolyp entartet schließlich und entwickelt sich zum invasiven Tumor, also Krebs. Dieser Prozess kann sieben bis zehn Jahre dauern.
Leading Medicine Guide: Gibt es Risikofaktoren, die man vermeiden könnte?
Prof. Dr. med. Christoph A. Maurer: Beeinflussbare Risikofaktoren für Mastdarmkrebs sind Übergewicht, Rauchen sowie reichlich Konsum von rotem Fleisch, insbesondere in schwarz grillierter Form.
Leading Medicine Guide: Und wie merke ich, dass ich an Mastdarmkrebs leide? Durch starke Schmerzen?
Prof. Dr. med. Christoph A. Maurer: Eine häufige Aussage von Patienten ist: Ich spüre nichts, also habe ich keinen Darmkrebs! Das kommt aber einem Irrglauben gleich. Die weitaus am häufigsten genannten Symptome bei Mastdarmkrebs sind nämlich Änderung der Stuhlgewohnheiten oder analer Abgang von hellrotem Blut. Letzteres wird fälschlicherweise oft einem Hämorrhoidalleiden zugeschrieben – was fatal sein kann. Schmerzen oder Darmverschluss sind Spätsymptome und damit Ausdruck eines bereits weit fortgeschrittenen Tumorleidens.

Leading Medicine Guide: Wenn nun die Diagnose Mastdarmkrebs lautet – wie geht die Therapieplanung vor sich?
Prof. Dr. med. Christoph A. Maurer: Zunächst einmal erfolgt die Diagnose über eine Dickdarmspiegelung und Entnahme einer Gewebeprobe, sogenannte Biopsie. Dann wird die Tumorausdehnung festgestellt, in der Regel durch eine Computertomographie von Bauch und Thorax und eine Magnetresonanztomographie des Beckens. Mit diesen Informationen wird an unserer interdisziplinären Tumorkonferenz unter Berücksichtigung des individuellen Tumorstadiums ein Therapievorschlag für die Patienten erarbeitet. Oft braucht es sequenziell die drei Therapiemodalitäten Chemotherapie, Radiotherapie und Chirurgie.
Leading Medicine Guide: Sind Mastdarmkrebs-OPs gefährliche Operationen?
Prof. Dr. med. Christoph A. Maurer: Das hängt auch vom Stadium der Erkrankung ab. In jedem Fall gilt aber: Mastdarmkrebsoperationen gehören zum Bereich der hochspezialisierten Bauchchirurgie. In der Schweiz dürfen sie nur noch von wenigen Zentren ausgeführt werden. Dazu muss ein Zentrum zahlreiche Auflagen erfüllen – beispielsweise eine jährliche Mindestfallzahl pro Klinik und pro Chirurg.
Leading Medicine Guide: Ihre Wirkungsstätten und Sie selbst erfüllen diese Voraussetzungen aber, oder?
Prof. Dr. med. Christoph A. Maurer: Ja, sowohl die Solothurner Spitäler AG als auch die Hirslandenklinik in Bern gelten als führende Kompetenzzentren für Bauchkrankheiten, auch weil sie aus einem Netzwerk von Gastroenterologen, Viszeralchirurgen, Radioonkologen, Onkologen und Pathologen bestehen. Gerade die interdisziplinäre Tumorkonferenz, also die enge Zusammenarbeit bei jedem einzelnen Fall, sichert unseren Patienten einen deutlichen Mehrwert an medizinischer Expertise.
Leading Medicine Guide: Das liegt sicher auch daran, dass solche Operationen nicht gerade einfach sind ...
Prof. Dr. med. Christoph A. Maurer: Ganz genau. Das Operationsfeld tief im kleinen Becken, die oft engen Beckenverhältnisse, die nicht selten vorhandene Fettleibigkeit der Patienten und beim Mann die bisweilen vergrößerte Prostata machen diese Mastdarmoperationen anspruchsvoll. Allerdings gelingen diese Eingriffe bei entsprechender Erfahrung und Expertise fast ausnahmslos exakt, blutarm und komplikationslos.
Leading Medicine Guide: Bei Tumoren im Enddarm ist sicher die Furcht da, dass man den Anus verliert und mit einem künstlichen Darmausgang leben muss.
Prof. Dr. med. Christoph A. Maurer: Bei entsprechendem Know-how sind die präoperative Diagnostik und die operative Technik heute derart ausgereift, dass eine Mastdarmamputation nunmehr selten notwendig ist. In unserem Patientenkollektiv sind es nur gerade fünf bis sechs Prozent, bei denen die Krankheit den Verlust des Anus und damit der normalen Kontinenz mit sich bringt.
Leading Medicine Guide: Gilt das für die ganze Schweiz?
Prof. Dr. med. Christoph A. Maurer: Leider nicht, diese ermutigenden Zahlen sind unserer Expertise zuzuschreiben. Gesamtschweizerisch wird bei durchschnittlich fünfundzwanzig Prozent aller Patienten mit Mastdarmkrebs eine Mastdarmamputation durchgeführt.
Leading Medicine Guide: Kann ich von meinem Mastdarmkrebs überhaupt geheilt werden?
Prof. Dr. med. Christoph A. Maurer: Die Langzeitprognose ist abhängig einerseits vom Tumorstadium bei der Diagnose, andererseits von der Qualität der Chirurgie. Und genau da, nämlich bei der Qualität der Chirurgie, ist das exakte Durchführen einer sogenannten totalen mesorektalen Exzision entscheidend. Bei dieser Technik wird der Fettkörper, der Lymphbahnen und Lymphknoten trägt und den Mastdarm umgibt, minuziös entlang einer feinen Bindegewebsschicht aus dem kleinen Becken ausgelöst. Dieser mesorektale Fettkörper ist nämlich der Ort, wohin der Tumor direkt infiltrieren oder metastasieren kann, d.h. Ableger setzen kann. Um einem Tumorrückfall im kleinen Becken vorzubeugen, muss dieses Fettgewebe – das Mesorektum – also komplett entfernt werden. Bei uns beträgt die lokale Rückfallrate nach fünfjähriger Beobachtungszeit weniger als drei Prozent, selbst bei Langzeitbeobachtungen bleiben wir unter fünf Prozent. Wir haben unsere Methode übrigens schon 1998 deutschsprachigen Chirurgen in Buchform vermittelt. Das Buch heißt „Das Konzept der totalen mesorektalen Exzision“, erschienen ist es im Karger Verlag.
Leading Medicine Guide: Braucht es dann überhaupt noch zusätzlich Chemotherapie und Strahlentherapie?
Prof. Dr. med. Christoph A. Maurer: Die Verfeinerung und Optimierung der chirurgischen Technik im kleinen Becken erlaubt es uns heute, bei rund sechzig Prozent der Patienten auf eine Radiotherapie zu verzichten – und zwar derjenigen Patienten, bei denen gemäß Richtlinien eine solche Therapie aufgrund herkömmlicher Chirurgie zu empfehlen wäre. Somit bleiben einem beträchtlichen Anteil der Patienten die potenziellen Nebenwirkungen einer Strahlentherapie erspart, ohne Kompromiss bezüglich lokaler Rückfallrate oder Langzeitüberleben. Dagegen wird in mittleren und höheren Tumorstadien eine Chemotherapie zwecks Vorbeugung oder Behandlung von Fernmetastasen in Leber oder Lunge empfohlen. Neuerdings erfolgt die Chemotherapie bevorzugt vor der Operation.
Leading Medicine Guide: Wie viel Lebensqualität müssen Patienten denn durchschnittlich nach einer Tumoroperation am Mastdarm einbüßen?
Prof. Dr. med. Christoph A. Maurer: In meinem Forschungsteam haben wir ein Mastdarmersatzverfahren entwickelt. Dabei wird der Dickdarm, der an den Analkanal genäht wird, so umkonfektioniert, dass sich ein Stuhlreservoir ähnlich wie bei einem originalen Mastdarm entwickelt. Zudem entsteht eine Peristaltikbremse – die vorwärts treibende Darmbewegung verlangsamt sich also vor dem Analkanal. Damit sind die Patienten nach dem chirurgischen Eingriff viel seltener durch häufige Stuhlentleerungen, dünnen Stuhl oder gar Inkontinenz gestört. Schon nach einem Jahr beklagen unsere Patienten diesbezüglich kaum mehr Beschwerden. Durch Verfeinerung unserer chirurgischen Technik und Vertiefung der anatomischen Kenntnisse im kleinen Becken sind wir heute zudem in der Lage, die Nerven zur Harnblase und zu den Genitalien in hohem Maße zu schonen. Damit treten nach Mastdarmoperationen urogenitale Funktionsstörungen wesentlich seltener auf, wenn der Operateur über die nötige Erfahrung verfügt und die Operation mit großer Präzision durchführt. Diese wissenschaftliche Erkenntnis haben wir übrigens bereits 2001 in einer renommierten chirurgischen Fachzeitschrift (Br J Surg) publiziert.
Leading Medicine Guide: Viele Patienten sind sich unsicher, was sie nach einer Diagnose tun sollen. Was empfehlen Sie?
Prof. Dr. med. Christoph A. Maurer: Ich rate allen Betroffenen, schon beim kleinsten Zweifel nachzuhaken. Niemand sollte sich scheuen, eine Zweitmeinung einzuholen – selbst nach bereits erfolgter Therapie im Falle eines unbefriedigenden Ergebnisses.
Leading Medicine Guide: Herr Professor Maurer, wir bedanken uns für diese spannenden Einblicke in die hohe Kunst der Mastdarmchirurgie! Wir hoffen, dass sich viele Betroffene aus diesem Gespräch ein bisschen Mut holen – und das Wissen, dass man sich am besten an einen sehr erfahrenen Facharzt wendet. Wir meinen: Allein die genannten Erfolgszahlen sprechen für sich!
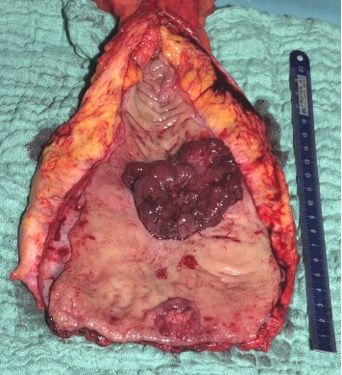
Diese Abbildung zeigt ein längs aufgeschnittenes Mastdarmpräparat – in der Mitte befindet sich dunkelrot der große Tumor, nahe am unteren Präparatende ist ein kleinerer Zweitkrebs zu erkennen. Gelb ist der umgebende mesorektale Fettkörper.


