Störungen der Blasenfunktion gehören zu den häufigsten Erkrankungen des Harntrakts. Jede vierte Frau in Deutschland ist oder war davon betroffen.
Die Blasensenkung (Zystozele) wird in drei Schweregrade eingeteilt. Während bei Grad I nur geringe oder keine Beschwerden vorliegen, können bei Grad III gravierende Symptome und Folgeerkrankungen auftreten. Die Harnentleerung kann gestört sein, so dass die Blase nie vollständig entleert wird. Das ist eine Folge der Senkung, die zu einem Abklemmen der Harnröhre führen kann. Zudem tritt auch häufig eine Inkontinenz auf.
In jedem Fall ist eine Abklärung durch einen
empfehlenswert, denn eine Blasensenkung kann gut behandelt werden.
Der Beckenboden hat die Aufgabe, die Blase und weitere Organe zu stützen und in ihrer vorgesehenen Position zu halten. Der Beckenboden besteht aus Muskel- und Bindegewebe und schließt den Beckenraum nach unten ab.
Bei der Frau liegen außer der Blase und dem Enddarm noch
im kleinen Becken, beim Mann die Prostata.
Durch Schwangerschaften und Geburten wird der Beckenboden gedehnt und ist damit einer massiven Belastung ausgesetzt. Werden Haltestrukturen bei der Geburt geschädigt oder kommt es zu einer raschen Schwangerschaftsfolge, hat der Beckenboden nicht ausreichend Zeit zur Reneration. Erschlafft der Beckenboden, senkt sich die Blase.
In vielen Fällen kommt es auch zu einer Gebärmuttersenkung und einer Senkung des Enddarms.
Auch kleine Verletzungen während der Geburt beeinträchtigen die Funktion des Beckenbodens. Daher sind Frauen wesentlich häufiger betroffen als Männer.
Neben Geburten gibt es aber auch eine angeborene Bindegewebsschwäche. In solchen Fällen kann der Beckenboden seine Halte- und Stützfunktion nicht vollständig erfüllen. Eine Senkung der Harnblase kann dann schon in jüngeren Jahren auftreten.
Auch hormonelle Veränderungen nach den Wechseljahren ist eine möglich Ursache für eine Blasensenkung. Weiterhin spielen
- Übergewicht,
- eine permanente körperliche Belastung und
- das Heben schwerer Lasten
eine Rolle bei der Entstehung einer Harnblasensenkung.
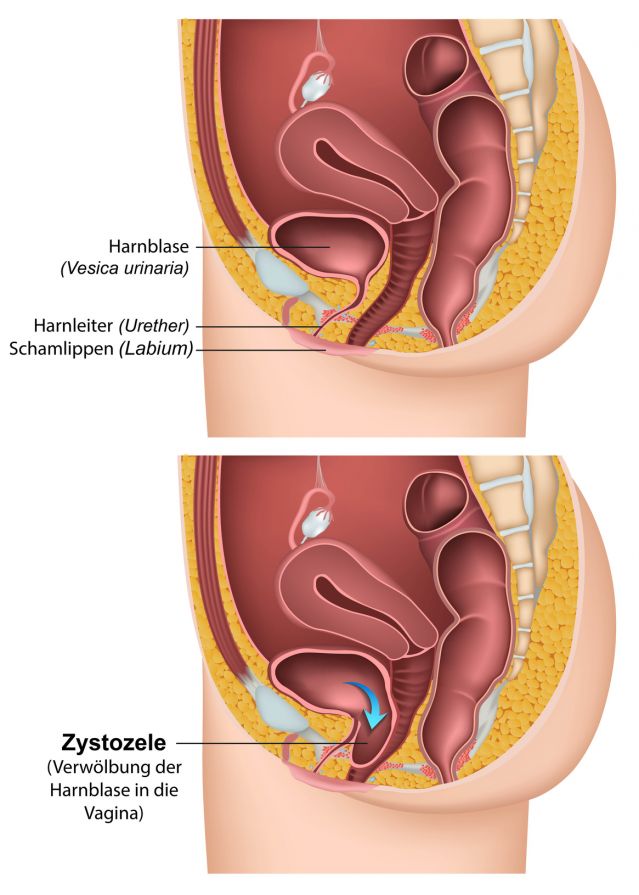
Bei einer Blasensenkung (Zystozele) verlagert sich die Harnblase nach unten © bilderzwerg | AdobeStock
Im Anfangsstadium verläuft eine Blasensenkung häufig symptomlos. Sie wird zuweilen als Zufallsbefund bei einer gynäkologischen Untersuchung entdeckt.
Symptome, die auf eine Blasensenkung hindeuten, sind
- ein Fremdkörpergefühl im Bereich der Scheide,
- ein Druckgefühl im Unterbauch und Schmerzen, die zunächst unspezifisch sind,
- vermehrter Harndrang,
- Blasenentleerungsstörungen bis hin zum Harnverhalt,
- unwillkürlicher Harnverlust,
- Infektionen der Harnblase,
- Schmerzen beim Geschlechtsverkehr (Dyspareunie).
Um eine Diagnose zu stellen, benötigt der Arzt zunächst eine detaillierte Anamnese. Er befragt seine Patientin ausführlich
- zum Beschwerdebild,
- zur körperlichen Tätigkeit,
- zu Anzahl und Verlauf der Geburten und
- zum Miktionsverhalten (Wasserlassen).
Das Miktionsverhalten gibt Auskunft über die tägliche Harnmenge und die Häufigkeit der Ausscheidung. Eine wichtige Frage betrifft auch das nächtliche Wasserlassen (Nykturie).
Nach diesem ausführlichen Gespräch folgt eine gynäkologische Untersuchung. Eine Uroflowmetrie gibt Auskunft über die Funktion der Blase. Dabei wird der Harnfluss gemessen, um festzustellen, ob eine Entleerungsstörung der Blase vorliegt. Danach beurteilt der Arzt
- die Blase,
- die Nieren und
- die benachbarten Organe
mit Ultraschall. So kann er feststellen, ob sich die Blase vollständig entleert hat. In einigen Fällen ist eine Blasenspiegelung nötig, um das Innere des Organs genau zu untersuchen.
Die Therapie richtet sich nach der Schwere und vor allem nach der Ursache der Erkrankung.
Eine gezielte Beckenbodengymnastik kann ausreichen, vor allem bei
- einer Bindegewebsschwäche
- oder eine Schwächung des Beckenbodens nach einer Geburt.
Unter der Anleitung eines Physiotherapeuten werden die Muskeln des Beckenbodens gestärkt. Ein langfristiges regelmäßiges Training kann eine Blasensenkung stabilisieren und eine Harninkontinenz verhindern. Zur Unterstützung des Muskeltrainings empfiehlt der Arzt manchmal eine Therapie mit Reizstrom.
Sind hormonelle Umstellungen während der Wechseljahre die Ursache, verordnet der Arzt eine Hormoncreme oder östrogenhaltige Vaginalzäpfchen. Ein Pessar aus Kunststoff hält die Blase zwar an ihrem Platz, eignet sich aber nicht als Dauerlösung.
Ist die Blase schon sehr weit vorgefallen, kann nur eine Operation helfen. Diese kann minimal-invasiv von der Scheide (vaginal) oder vom Bauchraum aus vorgenommen werden.
Reicht das körpereigene Gewebe für die operative Korrektur nicht aus, kann ein Netz eingesetzt werden. Der Einsatz von Kunststoffnetzen ist jedoch umstritten. Daher wird seit einiger Zeit stattdessen Sehnengewebe aus dem Oberschenkel verwendet.
Die beste Vorbeugung gegen eine Zystozele ist
- eine gesunde Lebensweise,
- sportliche Betätigung und
- ein normales Körpergewicht.
Das zögert eine Blasensenkung hinaus oder kann sie sogar verhindern.


















