Bei gut eingestellter Insulintherapie können Diabetiker ein weitgehend normales Leben führen.
Allerdings führt bei etwa zehn Prozent der Diabetiker auch eine intensive Insulintherapie nicht zu einer ausreichenden Einstellung des Stoffwechsels. Dieser gerät immer wieder außer Kontrolle und es kommt zu Folgeerkrankungen sowie lebensbedrohlichen Unterzuckerungen.
Diabetiker mit einer stark geschädigten Niere, die eine regelmäßige Dialyse (Blutwäsche) benötigen, benötigen evtl. eine Pankreastransplantation. Darunter versteht man das Einpflanzen der Bauchspeicheldrüse (Pankreas) eines Spenders in den Organismus des Erkrankten.
Leidet man zum Beispiel unter einer stark geschädigten Niere und benötigt eine regelmäßige Dialyse (Blutwäsche), kann eine Pankreastransplantation infrage kommen.
Diese Art des Eingriffs erfolgt aber nur dann, wenn
- der Diabetes andere schwere Schäden ausgelöst hat und
- sich der Blutzuckergehalt durch die Insulintherapie nicht ausreichend senken lässt.
Die Operation kann auf unterschiedlichem Wege erfolgen:
- Pankreastransplantation nach bereits durchgeführter Nierentransplantation,
- Gleichzeitige Nieren-Pankreas-Transplantation,
- Alleinige Pankreastransplantation,
- Inselzelltransplantation (Verpflanzung von Teilen des Pankreas sowie der insulinproduzierenden Zellen in die Leber).
Welche Art der Transplantation zum Einsatz kommt, hängt vom Einzelfall ab. Am häufigsten wird die kombinierte Nieren-Pankreas-Transplantation durchgeführt. Dabei stammen sowohl die Nieren als auch die neue Bauchspeicheldrüse von demselben Spender.
Eine alleinige Transplantation des Pankreas kann bereits vor einem Nierenversagen durchgeführt werden.
Diabetes Typ 1 ist eine Form der Zuckerkrankheit, die sich in der Regel bereits im Kindes- und Jugendalter entwickelt. Das Immunsystem der Betroffenen bildet Antikörper, die die körpereigenen Zellen in der Bauchspeicheldrüse angreifen und zerstören. Diese sogenannten Beta-Zellen, die zu den Inselzellen gehören, sind für die Bildung von Insulin zuständig.
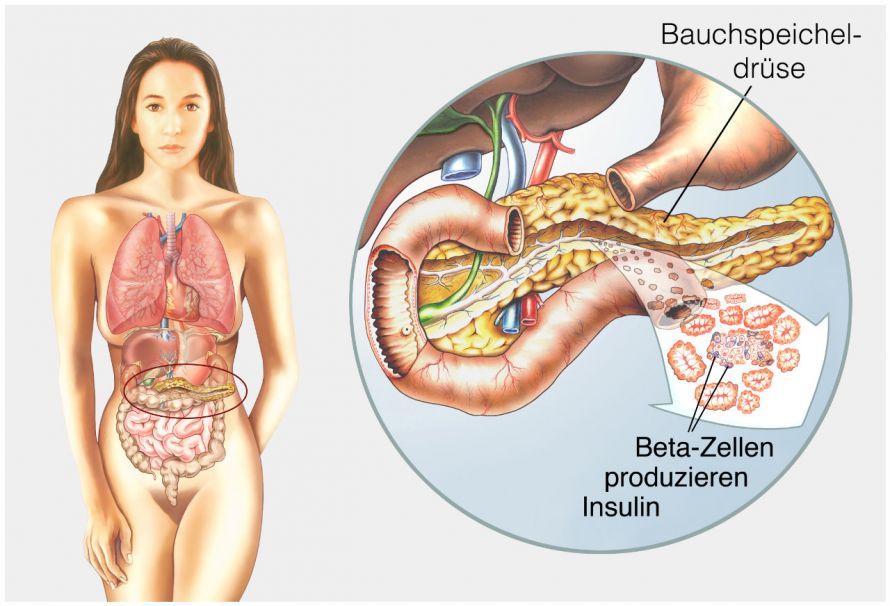
Die Beta-Zellen der Bauchspeichendrüse produzieren Insulin. Bei Menschen mit Diabetes Typ I sind diese Zellen oft zerstört © Henrie | AdobeStock
Der Organismus benötigt Insulin, um die Zuckermoleküle aus dem Blut für den Stoffwechsel im Körper zur Verfügung zu stellen. Kommt der Zucker nicht bei den Zellen der verschiedenen Organe sowie den Muskelzellen an, stellen sie ihre Funktion ein.
Die Inselzellen der Bauchspeicheldrüse werden bei Menschem mit Diabetes Typ I meist bereits in sehr jungem Alter zerstört. Aus diesem Grund sind die Patienten gezwungen, regelmäßig Insulin zu spritzen. Nur so gelangt der Zucker aus dem Blut in die Zellen.
Da die Wände der Blutgefäße keine hohen Blutzuckerkonzentrationen aushalten, entwickeln sich dort häufig Entzündungen. In der Folge kommt es zu
- einem Verdicken und Versteifen der Gefäßwände,
- einer schlechteren Durchblutung der Organe und
- verschiedenen Schäden, die sich auf Dauer entwickeln.
Besonders häufig betreffen diese Schäden
Eine Pankreastransplantation wird vor allem dann erwogen, wenn die Nieren ihre Funktion bereits eingestellt haben. Die Ergebnisse klinischer Untersuchungen zeigen, dass die Überlebenschancen nach einer Transplantation besser sind als die insulinpflichtiger Personen.
Die kombinierte Nieren-Pankreas-Transplantation wird unter Vollnarkose durchgeführt und dauert zwischen drei und vier Stunden. Vor der Operation untersucht das medizinische Personal den Patienten ein letztes Mal und bereitet ihn auf die Narkose vor. Außerdem prüft es die Spenderorgane und bereitet auch diese für den Eingriff vor.
Zu Beginn der OP öffnet der Chirurg - ein Spezialist für Pankreaschirurgie - den Bauchraum und das Bauchfell. Da auf der rechten Körperseite besser zugängliche Venen liegen, an die man das Organ anschließen kann, transplantiert man das Pankreas dorthin. Nachdem der Bauchraum offen liegt, legt der Chirurg die benötigten Arterien und Venen frei und verbindet sie mit den Blutgefäßen des Spenderpankreas.
Die Nieren sowie der Pankreas des Patienten werden nicht entfernt.
Die transplantierte Bauchspeicheldrüse stellt neben Insulin auch Verdauungssäfte her. Zusätzlich zum Spenderorgan transplantiert der Arzt daher ein kurzes Stück des Zwölffingerdarms. Durch die Verbindung des Darmstücks mit dem Dünndarm stellt der Arzt sicher, dass die Sekrete abfließen können.
Noch während der Operation beginnt die Therapie mit immunsuppressiven Medikamenten. Das soll das mögliche Abstoßen der Spenderorgane durch das Immunsystem unterdrücken.
Nach der Transplantation verbringen Patienten drei bis vier Tage auf der Intensivstation. So lange kann es dauern, bis die neuen Organe richtig funktionieren. In den ersten Tagen wird dem Patienten daher häufig noch Insulin gespritzt. Auch die Dialyse wird durchgeführt.
Bis zur Entlassung des Patienten aus dem Krankenhaus vergehen etwa drei bis vier Wochen. Während dieser Zeit kontrollieren die Ärzte die Funktionstüchtigkeit der neuen Organe und überwachen die Wundheilung. Außerdem erfolgt die Einstellung des Patienten mit immunsuppressiven Medikamenten.
Jeder operative Eingriff bringt auch Risiken mit sich.
Die häufigste Komplikation nach einer Pankreastransplantation ist das Abstoßen der Spenderorgane durch den eigenen Körper. Bei einer solchen Abstoßungsreaktion nimmt das Immunsystem des Empfängers das Transplantat als Fremdkörper wahr.
Damit es dazu nicht kommt, müssen die Patienten lebenslang Immunsuppressiva einnehmen. Das sind Medikamente, die die Abwehrreaktion des Immunsystems unterdrücken.
Welche Dosis der Medikamente im Einzelfall erforderlich ist, überprüfen die Ärzte in den Wochen nach der OP. Wie hoch oder gering die Abstoßungsreaktion ausfällt, hängt vor allem davon ab, wie gut die Zellmerkmale von Spender und Empfänger übereinstimmen.
Man unterscheidet drei Formen von Abstoßungsreaktionen:
Hyperakute Abstoßungsreaktion: Diese Reaktion tritt entweder während der Transplantation oder in den Stunden danach auf. Ursache ist die Inkompatibilität der Blutgruppen oder Gewebemerkmale von Spender und Empfänger. Eine solche Inkompatibilität wird heute im Rahmen der Voruntersuchung ausgeschlossen. Daher kommt es nur noch selten zu dieser Form der Abstoßung. Kommt es trotzdem dazu, muss das Transplantat entfernt und ein neues Spenderorgan transplantiert werden.
Akute Abstoßungsreaktion: Diese Reaktion erfolgt meist innerhalb der ersten 90 Tage nach dem Eingriff. Sie kann aber auch noch Jahre nach der OP auftreten. Auch sie begründet sich darauf, dass das Immunsystem das Spenderorgan als Fremdkörper wahrnimmt und verschiedene Immunzellen aktiviert, um es zu zerstören. Ärzte können die akute Abstoßungsreaktion in der Regel mit Medikamenten behandeln.
Chronische Abstoßungsreaktion: Eine solche Reaktion tritt erst einige Zeit nach dem Eingriff auf, teilweise sogar erst nach mehreren Jahren. Auch hierbei sind aktivierte Antikörper für den Prozess verantwortlich. Dieser vollzieht sich aber viel langsamer und schleichend. Es kann eine Anpassung der verabreichten Immunsuppressiva nötig sein. Manchmal ist sogar eine erneute Transplantation notwendig. Das hängt von dem Ausmaß der Schädigung des transplantierten Organs und des umliegenden Gewebes ab.
Weitere Komplikationen einer Pankreastransplantation können sein:
- Pankreatitis (Entzündung der Bauchspeicheldrüse),
- Undichte Naht zwischen eigenem Darm und transplantiertem Zwölffingerdarm,
- Thrombose der Bauchspeicheldrüse.
Führt eine Insulintherapie nicht zur ausreichenden Einstellung des Stoffwechsels, können Diabetiker lebensbedrohliche Folgeerkrankungen entwickeln. Häufig versagt die Niere nach und nach.
Für Betroffene von Diabetes Typ 1 mit Nierenschäden kann eine Pankreastransplantation sinnvoll sein. Experten betonen die verbesserten Überlebenschancen nach der Transplantation im Vergleich zu denen insulinpflichtiger Patienten.
Die Operation bringt einige Risiken mit sich. Ihr Arzt klärt Sie sorgfältig darüber auf. So kann es zu verschiedenen Abwehrreaktionen des Immunsystems gegen die transplantierten Organe kommen.


















