Empfohlene Spezialisten
Kurzübersicht:
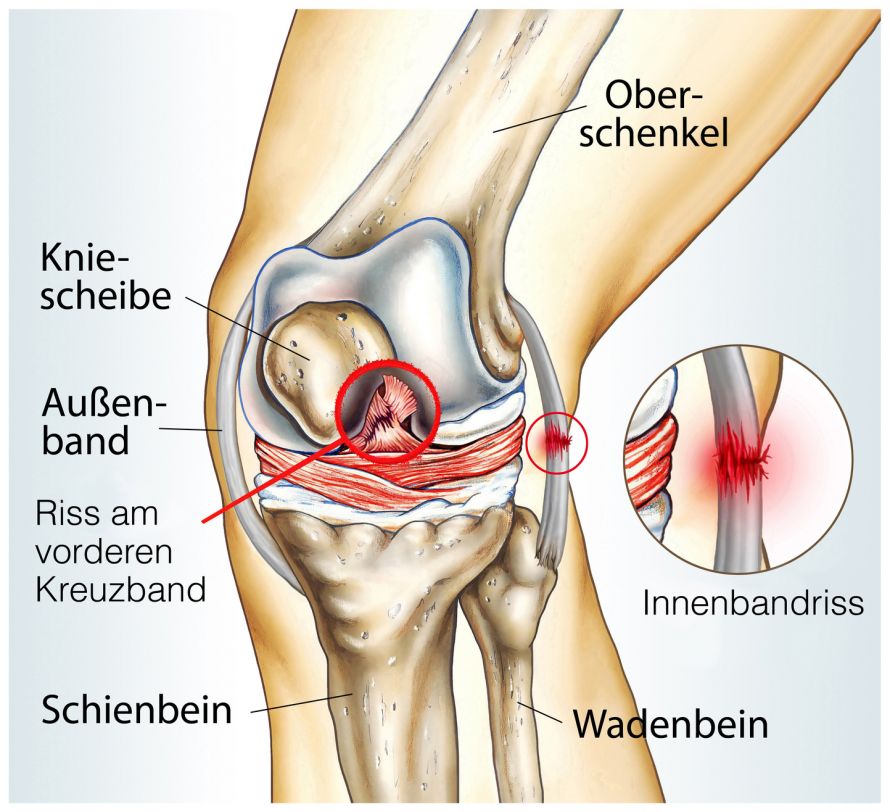
- Was ist ein Kreuzbandriss? Ein teilweiser oder vollständiger Riss des vorderen oder hinteren Kreuzbandes im Knie. Die Kniestabilität ist dadurch beeinträchtigt. Meistens ist das vordere Kreuzband betroffen.
- Ursachen: Fast immer ist ein Sportunfall die Ursache, aber auch Arbeits- und Verkehrsunfälle können einen Kreuzbandriss verursachen.
- Symptome: Heftige Schmerzen, Zerreiß- oder Verschiebegefühl mit knackendem Geräusch im Moment des Unfalls. Danach Bluterguss, Kniegelenkserguss und Schwellung sowie Knieinstabilität.
- Diagnose: Anamnese und eine Knieuntersuchung zusammen mit Bewegungstests ermöglichen eine Diagnose. Ergänzend kommen oftmals Röntgen- und MRT-Untersuchungen hinzu.
- Behandlung: Konservative Methoden sind Muskelaufbau, Physio-, Schmerz- und Kältetherapie. Das kann die Symptome verbessern, das Kreuzband aber nicht reparieren.
- Operation: Im Rahmen einer meist arthroskopisch durchgeführten OP wird das defekte Kreuzband durch eine intakte körpereigene Sehne ersetzt.
- OP-Nachbehandlung: Während der Rehabilitation sollte der Patient möglichst schnell sein Knie wieder strecken und beugen lernen. Er ist in der Regel 14 Tage lang krankgeschrieben. Daran schließt sich ein Aufbau- und Lauftraining an.
- Prognose: Nach einer OP ist die Langzeitprognose insgesamt gut, allerdings kann sich später dennoch Arthrose bilden.
- Vorbeugung: Mittels Kraft-, Propriozeptions- und Koordinationstraining sowie der Schulung von Schutzreflexen ist es möglich, das Verletzungsrisiko zu minimieren. Auch eine Knieschiene kann dazu beitragen.
Artikelübersicht
- Definition: Was ist ein Kreuzbandriss?
- Welche Ursachen hat ein Kreuzbandriss?
- Welche Symptome treten bei einem Kreuzbandriss auf?
- Diagnose beim Kreuzbandriss
- Behandlung des Kreuzbandrisses
- Operative Behandlung beim Kreuzbandriss
- Wie sieht die Nachbehandlung nach der Operation aus?
- Prognose beim Kreuzbandriss
- Wie kann man einem Kreuzbandriss vorbeugen?
Definition: Was ist ein Kreuzbandriss?
Bei einem Kreuzbandriss (ICD-Code: S83) handelt es sich um einen teilweisen oder kompletten Riss eines Kreuzbandes im Kniegelenk. Es kann sowohl das vordere oder auch das hintere Kreuzband betroffen sein. Man unterscheidet entsprechend zwischen einem vorderen und einem hinteren Kreuzbandriss.
In Deutschland wird laut statistischem Bundesamt 35.000 mal pro Jahr ein vorderer Kreuzbandriss diagnostiziert. Damit gehört diese Verletzung zu den häufigsten und gleichzeitig auch zu den schwerwiegendsten Verletzungen im Kniegelenk.
Das Kreuzband ist einer der beiden zentralen Stabilisatoren des Gelenkes. Das vordere und hintere Kreuzband sind zentral im Kniegelenk positioniert. Sie stabilisieren das Gelenk und fast den gesamten Bewegungsablauf beim Laufen, Gehen und Springen.
Durch den Ausfall des Kreuzbandes kommt es zu einem vermehrten Unterschenkelvorschub. Die übrigen Kniebinnenanteile müssen dann die Funktion der Stabilisierung übernehmen. Die Folge sind häufig weitere Schäden an Meniskus, Bändern und Gelenkknorpel.
Im nachfolgenden Video können Sie sich die Anatomie des Kniegelenks anschauen:
Welche Ursachen hat ein Kreuzbandriss?
Am häufigsten sind Menschen im Alter zwischen 15 und 30 Jahren betroffen, da diese Altersgruppe sehr sportilich aktiv ist. Frauen weisen eine bis zu achtmal höhere Verletzungsrate als Männer auf. Als mögliche Ursachen hierfür werden u.a.
- hormonelle Einflüsse,
- unterschiedliche anatomische Unterschiede und
- differente Trainingsabläufe
diskutiert. Jeder dritte Kreuzbandriss geht zeitgleich mit einer Meniskusverletzung einher. Auch die Begleitverletzungen von Bändern und Gelenkknorpel sind häufig.
Ein Kreuzbandriss ist in den meisten Fällen die Folge eines Sportunfalls, insbesondere bei Sportarten wie
- Fußball,
- Handball und
- Skifahren.
Aber auch Arbeits- und Verkehrsunfälle sind häufige Ursachen für einen Kreuzbandriss. Oft treten die Verletzungen des vorderen Kreuzbandes ohne unmittelbare Fremdeinwirkung auf (> 70 % der Verletzungen).
Typischerweise entsteht ein Kreuzbandriss durch unvorhergesehene Richtungswechsel. Hohe Beschleunigungskräfte – z.B. beim Skifahren – führen am gebeugten Kniegelenk zu einer Außendrehung des Unterschenkels und gleichzeitig zu einem Aufklappen des Gelenkes an seiner Innenseite (sog. Valgusstress). Das ansonsten stabile Band kann den einwirkenden Kräften schließlich nicht mehr standhalten.
Auch
- Einwärtsdrehungen mit Verkantungen nach außen (sog. Varusstress) sowie
- starke Streck- und Beugebewegungen
können zu einem Kreuzbandriss führen.
© Henrie / Fotolia
Der klassische Verletzungsmechanismus ist der plötzliche und unerwartete Richtungswechsel mit Verdrehen des Körpers bei gleichzeitigem Abstoppen der Schrittgeschwindigkeit. Der Fuß ist dabei am Boden fixiert. Ein Kontakt mit einem Gegenspieler ist dabei nicht erforderlich. Wir sprechen von einem Fest-Steh-Verdrehtrauma.
Welche Symptome treten bei einem Kreuzbandriss auf?
Der Riss des Kreuzbands äußert sich
- in heftigen Schmerzen sowie
- durch ein Zerreiß- oder Verschiebegefühl im Knie, das als Knacken zu hören ist.
Rasch bildet sich ein Bluterguss: Es entsteht ein Spannungsgefühl und Belastungsschmerz.
Ohne sofortige Eis- und Kompressionsbehandlung schwillt das Knie rasch an.Gründe sind
- eine Hämathrose durch Zerreißung der arteriellen Versorgung des vorderen Kreuzbandes und
- eine Einblutung in die peripheren Weichteile durch Kapselverletzungen.
Auch ein Kniegelenkserguss (Gelenkerguss) kann auftreten.
Meistens können Betroffene dann ihre sportliche Aktivität nicht fortsetzen.
Diese akuten Beschwerden bei einem vorderen Kreuzbandriss klingen meist innerhalb von 10 bis 14 Tagen ab. Das Gelenk lässt sich dann zunächst wieder normal belasten. Häufig verspürt der Betroffene im weiteren Verlauf ein Unsicherheits- und Instabilitätsgefühl im Kniegelenk. Die Belastbarkeit des Gelenkes lässt auch im Alltag zunehmend nach. Charakteristisch sind:
- Unsicherheiten beim Gehen,
- ein spontanes Wegknicken im Kniegelenk,
- belastungsabhängige Schmerzen und
- eine Streck- und Beugehemmung des Kniegelenks.
Irgendwann kommt es dann durch die anhaltende Instabilität zu Folgeschäden am Meniskus und am Gelenkknorpel. Bis zu 80 Prozent der Betroffenen erleiden fünf bis zehn Jahre nach ihrem Kreuzbandriss einen Meniskusriss. Damit wird ein weiterer Stabilisator des Gelenkes verletzt. Diese zunehmende Instabilität mündet später nicht selten in eine Arthrose.
Diagnose beim Kreuzbandriss
Zur Diagnose eines vorderen Kreuzbandrisses erfolgt zunächst die Erhebung der Krankengeschichte, also ein Gespräch mit dem Arzt.
Anamnesegespräch
Im Rahmen der Anamnese stellt der behandelnde Arzt dem betroffenen Patienten die folgenden Fragen:
- Handelt es sich tatsächlich beim jetzigen Knietrauma um einen Erstunfall oder ging dem Unfall schon ein Erstunfall voraus?
- War das Knie schon nach früheren Verdrehtraumen angeschwollen, hatte es mal gekracht, musste der Patient eine sportliche Betätigung wegen einer akuten Verletzung des gleichen Kniegelenkes abbrechen?
- Wurde da eine Punktion mit Abziehen von Blut vorgenommen?
- Erhielt der Verletzte einen Gips oder eine Bandage?
- War das Knie später nicht mehr so stabil wie das gesunde Knie?
- Kam es im weiteren Verlauf wiederholt zu Anschwellen bei geringem Verdrehen?
Die 5 wichtigsten Fragen zu den Symptomen:
- Heftiger Schmerz aus der Tiefe des Gelenkes?
- Kracher (sehr zuverlässiges Zeichen, wenn positiv, kann aber gelegentlich unbemerkt bleiben)?
- Schwellung, Erguss (1-24 Stunden nach dem Trauma)?
- Spiel- oder Sportabbruch (Skifahrer können wegen des Kälteeffektes gelegentlich noch Abfahrten absolvieren)?
Die positive Beantwortung einiger dieser Fragen deutet auf eine frühere Verletzung des vorderen Kreuzbandes hin. Ein Instabilitätsgefühl mit Neigung zu Subluxation ist beweisend für eine chronische vordere Kreuzbandinsuffizienz.
© westfotos.de / Fotolia
Klinische Untersuchung des Kniegelenks
Der Arzt wird das verletzte Knie des Patienten gründlich inspizieren und befühlen (Palpation). Frische Hautveränderungen lassen auf die Art und Intensität der Verletzung schließen. Spätestens das Feststellen von Verletzungs- und Operationsnarben sollten den Untersucher nach deren Anamnese fahnden lassen.
Die Fehlstellung von Beinachsen ist von großer prognostischer Bedeutung. So führen Varusfehlstellungen in Kombination mit posterolateralen Kapselbandverletzungen zu Instabilitäten mit erheblichem Handikap für den Patienten.
Der aktive und passive Bewegungstest runden die körperliche Untersuchung ab. Dabei prüft der Arzt mittels Tastuntersuchung und anhand bestimmter Bewegungsmuster
- die Schmerzpunkte um das Kniegelenk und
- die Funktion der Bänder.
Bildgebende Verfahren
Ergänzend kommen meist bildgebende Verfahren zum Einsatz, wie Röntgenuntersuchungen und Magnetresonanztomographie (MRT). Einschränkungen gibt es dabei für Patienten mit früheren Kniegelenksoperationen mit Metallteilen.
Standardröntgenaufnahmen, möglichst mit Vergleich der unverletzten Seite, lassen die Annahme einer alten Kreuzbandverletzung aufgrund von
- Osteophyten,
- beginnender Condylenabflachung,
- Gelenkspaltverschmälerung und/oder
- Verklumpung der Kreuzbandhöcker
bestätigen.
Eine weitere Untersuchung aus dem Bereich der Radiologie ist die Szintigraphie. Sie hat in den letzten Jahren für die Erfassung von „aktiven“ Knorpel/Knochen-Läsionen beim Kniegelenk an Bedeutung gewonnen. So deuten „Hot spots“ auf aktive chondoromalazische Herde mit Zelluntergang hin.
Chrondromalazie bedeutet Knorpelschaden der Gelenke. Instabile Kniegelenke mit Hot spots sollten möglichst stabilisiert werden, um das Fortschreiten dieser Knorpelprozesse zu bremsen.
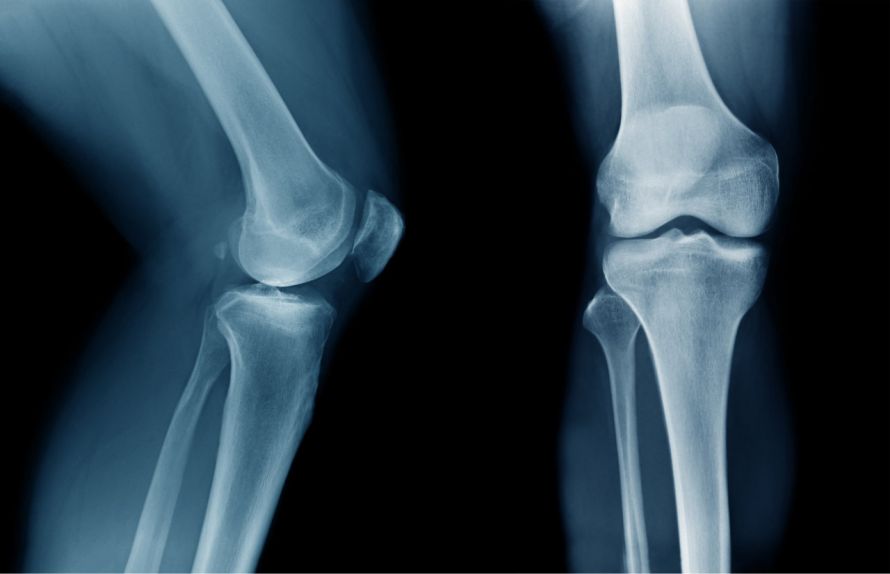
Mittels Röntgenbild lässt sich feststellen, ob die knöcheren Strukturen nach einem Kreuzbandriss Schäden erlitten haben © angkhan | AdobeStock
Behandlung des Kreuzbandrisses
Ein Kreuzbandriss kann grundsätzlich sowohl konservativ als auch operativ behandelt werden.
Konservative Therapieverfahren beinhalten unter anderem
- die Physiotherapie zur Stabilisierung des Kniegelenks und zum Muskelaufbau sowie
- die Schmerztherapie und
- die Kältetherapie.
Die meist jüngeren Patienten haben sehr häufig den Wunsch, weiterhin sportlich aktiv zu sein. Prinzipiell ist das bei einer guten Muskelführung des Kniegelenkes auch ohne ein funktionstüchtiges vorderes Kreuzband denkbar.
Doch sollte man sich nicht täuschen lassen: Aufgrund möglicher Folgeschäden kann fünf Jahre nach einem Kreuzbandriss tatsächlich nur noch etwa jeder zweite Betroffene seinen Sport uneingeschränkt betreiben. Außerdem ist der langfristige und oft jahrzehntelange intensive Muskelaufbau eher unwahrscheinlich.
Das vordere Kreuzband sollte daher nach einem Kreuzbandriss operativ im Rahmen einer Kreuzband-OP stabilisiert werden. Das betrifft übrigens nicht nur die jungen Erwachsenen, sondern auch Kinder und ältere Menschen.
Operative Behandlung beim Kreuzbandriss
Die modernen arthroskopischen Techniken haben die ältere Technik, bei der das gesamte Gelenk eröffnet werden muss, vollständig verdrängt. Auch Techniken, bei denen das zerrissene Kreuzband wieder zusammengenäht wurde, sind heute überholt.
Stattdessen wird das verletzte Kreuzband durch eine körpereigene Sehne ersetzt. Den Ablauf der Kreuzbandplastik sehen Sie im Video:
Wann sollte die Operation bei einem Kreuzbandriss stattfinden?
Der ideale Zeitpunkt für die Ersatzplastik nach einem vorderen Kreuzbandriss ist umstritten. Um Komplikationen bei der Operation zu vermeiden, warten bei isolierten Kreuzbandverletzungen viele Operateure mindestens vier bis sechs Wochen ab.
Wenn der körpereigene Heilungsprozess im verletzten Gelenk noch nicht eingesetzt hat, kann der Eingriff auch unmittelbar nach dem Kreuzbandriss vorgenommen werden.
Auch Begleitverletzungen entscheiden oft über den richtigen Zeitpunkt. Gerade Meniskusverletzungen sind häufig und sollten dann, soweit technisch überhaupt möglich, zeitnah genäht werden.
Welches Material wird bei der Operation verwendet?
Als Material zur Ersatzplastik bei einem Kreuzbandriss kommen in erster Linie die Patellasehne und die Semitendinosussehne infrage. Die Verwendung der Patellassehne ist der Goldstandard. Verschiedene Operateure setzen primär auch die Quadrizepssehne ein.
Alle Transplantate können Probleme in der operativen Anwendung mit sich bringen. Wirklich entscheidend ist die richtige Platzierung der Ersatzsehne im Kniegelenk. Das muss möglichst genau an der gleichen Stelle wie das ursprüngliche Kreuzband positioniert werden. Nur so wird die annähernd volle Belastungs- und Bewegungsfähigkeit des Kniegelenkes nach einem Kreuzbandriss gesichert. Die korrekte Platzierung ist für den Orthopäden technisch anspruchsvoll.
Wie kann die Operation bei einem Kreuzbandriss durchgeführt werden?
Überwiegend wird als Transplantat ein einzelner Sehnenstrang in das Kniegelenk eingesetzt. Man spricht dabei von einer sogenannten Einzelbündeltechnik.
Dies entspricht jedoch nicht den anatomischen Vorgaben: eigentlich besteht das Kreuzband aus drei einzelnen Hauptfaserbündeln. Diese sind schraubenförmig ineinander verwunden. Biomechanische Untersuchungen legen nahe, dass dabei das anteromediale und das posteromediale Bündel die Hauptführung sicherstellen.
Daher hat sich seit einigen Jahren eine weiterführende Operationstechnik entwickelt, bei der nicht mehr ein einzelnes Bündel eingesetzt wird. Stattdessen kommen zwei etwas schmalere Transplantate zum Einsatz, die dafür aber mehr im ursprünglichen Verlauf der beiden Faserbündel eingesetzt werden.
Diese moderne Doppelbündeltechnik soll vor allem die unangenehme postoperative Rotationsinstabilität verhindern, die gelegentlich nach konventioneller Technik verbleiben kann.
Diesem – noch nicht sicher verifizierten – Vorteil stehen allerdings
- der höhere operative Aufwand,
- verfahrensbedingte Komplikationen,
- die höheren Kosten und
- ein vermehrter Aufwand im Revisionsfall
entgegen.
Diese Technik ist zur Zeit noch Gegenstand der wissenschaftlichen Diskussion und stellt bisher kein Routineverfahren dar. Dennoch ist dieser Therapieansatz ausgesprochen vielversprechend und stellt in der modernen Kreuzbandchirurgie eine ernsthafte Alternative dar.
Wie sieht die Nachbehandlung nach der Operation aus?
Die Schwere der Knieverletzung wird auch in der Nachbehandlung nach einem Kreuzbandriss deutlich. Dabei gilt die Rehabilitation als wichtigste Maßnahme, um den Erfolg der Operation dauerhaft zu sichern.
Die Nachbehandlung nach einer Operation beim Kreuzbandriss muss frühfunktionell erfolgen. Ziel ist eine möglichst rasche und vollständige Streckung des Kniegelenkes und eine Beugefähigkeit von bis zu 120°.
Die Arbeitsfähigkeit ist zumindest bei einer Bürotätigkeit nach 14 Tagen wiederhergestellt. Die sachgerechte und zeitintensive Rehabilitation dauert wesentlich länger. Sie kann durchaus erst nach acht bis zehn Wochen oder sogar noch später abgeschlossen sein.
Fast immer muss sich daran noch ein weiteres individuelles Aufbautraining anschließen. So ist meist erst nach drei Monaten ein leichtes Lauftraining möglich. Die Wiederaufnahme kniebelastender Sportarten ist frühestens nach einem halben Jahr empfehlenswert.
Die Reha ist wichtig für gute Resultate nach einer Kreuzbandriss-Behandlung © AYAimages | AdobeStock
Prognose beim Kreuzbandriss
Die Langzeitprognose einer richtig durchgeführten Kreuzbandersatzoperation ist insgesamt gut: Die Stabilität des Gelenkes ist über Jahre gesichert.
Die Entstehung einer Arthrose im verletzten Gelenk kann jedoch nicht immer verhindert werden. Sie hängt trotz einer gelungenen Operation entscheidend von den vorhandenen Vorschäden oder den begleitenden Meniskusverletzungen ab.
Aber: Nur ein stabilisiertes Gelenk hat eine Chance, davor wirklich geschützt zu sein.
Wie kann man einem Kreuzbandriss vorbeugen?
Dem Risiko, einen Kreuzbandriss zu erleiden, kann mittels
- Kraft-,
- Propriozeptions- und
- Koordinationstraining
vorgebeugt werden. Damit gelingt es, alltags- bzw. sportartspezifische Bewegungsabläufe in ungewohnten Belastungssituationen zu optimieren.
Sehr hilfreich ist die Schulung von Schutzreflexen durch Balanceübungen zur Stabilisierung in Extremsituationen. Hierzu zählen unvorhergesehene Ereignisse wie z.B. Stolpern oder hohe muskulär-koordinative Anforderungen, wie beispielsweise beim Skisturz.
Die trainierte kniegelenksumgebende Muskulatur ist in der Lage, große Belastungen aufzufangen, wenn sie rechtzeitig und richtig abgestimmt aktiviert wird. Bei übermäßiger Belastung bzw. überraschend auftretenden Krafteinwirkungen geht die Belastung direkt auf die Bänder des Knies über. Ein Zeitgewinn, der dem Muskel die Chance gibt einzugreifen, stellt in dieser Phase den wichtigsten Schutzfaktor dar, um traumatisch bedingten Überlastungen und Schäden wie einem Kreuzbandriss entgegenzuwirken.
Neben dem präventiven Training kommt hier auch die prophylaktische Knieschiene zur Vorbeugung eines Kreuzbandrisses in die Diskussion. Für die sinnvolle Konstruktion und zum Einsatz einer prophylaktischen Orthese (Schiene) muss sie auf die ausgeübte Sportart ausgerichtet sein. Die Bewegungsmuster und Verletzungsmechanismen können sich bei verschiedenen Sportarten stark unterscheiden.
So sind bei Sportarten wie Fußball oder American Football nicht mit Eishockey zu vergleichen. Fußball und American Football erfordern eine vermehrte Fixierung des Beines auf der Unterlage (Stollenschuhe). Beim Eishockey wird dagegen eine reduzierte Reibung mit verminderter Fixierung auf dem Untergrund (Eis) angestrebt.
Mittlerweile wurden im Rahmen unserer 10-jährigen prospektiven Studie mehr als 100 prophylaktische Schienen bei Eishockeyspielern angepasst. Sie brachten durchweg positive Ergebnisse. Nach unseren Erfahrungen bei der Eishockeynationalmannschaft ist der Einsatz von Orthesen als Prophylaxe gegen einen Kreuzbandriss und andere Verletzungen bei dieser Sportart zu befürworten.















































