Unter einer Wundheilungsstörung versteht man eine chronische Wunde, die innerhalb von 12 Wochen nicht abgeheilt ist. Normalerweise heilt eine Wunde innerhalb von 2 Wochen ab. Wundheilungsstörungen gehören auch zu den häufigsten Komplikationen einer Operation. So zeigen sich bei einem Fünftel aller Operierten Störungen in der Wundheilung.
Eine Störung in der Wundheilung kann durch verschiedene Mangelerscheinungen und Grunderkrankungen ausgelöst werden. Grundsätzlich kann zwischen lokalen (im unmittelbaren Bereich der Wunde) und systemischen (im gesamten Körperkreislauf befindliche) Faktoren unterschieden werden. Oft liegt aber auch eine Kombination von lokalen und systemischen Faktoren vor.
Was sind systemische Ursachen von Wunden und Wundheilungsstörungen?
Zu den systemischen Faktoren gehören u.a.:
Warum kommt es durch eine Mangelernährung zu Wundheilungsstörungen?
Obwohl wir im Überfluss leben und Hunger kein Problem in zivilisierten Ländern ist, stellt die Malnutrition (Mangel- oder Fehlernährung) eine Ursache von Wundheilungsstörungen dar. Bei einer Fehlernährung kommt es zu einem Mangel an Nährstoffen wie Proteinen, Kohlenhydraten, Fetten, Mineralstoffen, Spurenelementen und Vitaminen. Diese werden jedoch für den natürlichen Wundheilungsprozess benötigt, da das Wundgewebe besonders stoffwechselaktiv ist und entsprechend viele Substanzen verbraucht.
Aber auch eine Überernährung kann ursächlich für Wundheilungsstörungen sein. Insbesondere ungesunde, fett- und zuckerreiche Ernährung sind hier ursächlich zu nennen.
Ist das Risiko von Wundheilungsstörungen im Alter erhöht?
Auch ein fortgeschrittenes Lebensalter ist ein Risikofaktor für schlecht heilende Wunden und kann als systemischer Faktor bezeichnet werden. Je älter ein Mensch ist, desto langsamer verläuft in der Regel der Wundheilungsprozess. Dies hat mit einer Verlangsamung aller Stoffwechselprozesse und einer Verschlechterung der Gewebedurchblutung zu tun.
Aber auch die Einnahme von Medikamenten oder chronische Herz-Kreislauf- bzw. Tumorerkrankungen können zu einer Verschlechterung der Wundheilung führen. Dies ist vor operativen Eingriffen zu berücksichtigen.
Welchen Einfluss hat das Rauchen auf die Wundheilung?
Raucher haben häufiger chronische Wunden, insbesondere am Fuß und hier vordergründig im Zehenbereich. Aber auch Wunden nach chirurgischen Eingriffen (Operationen) heilen bei Rauchern deutlich langsamer ab. Studien zeigen, dass bis zu 50 Prozent aller Raucher nach einer Operation an Wundheilungsstörungen leiden. Bei den Nichtrauchern sind es nur rund 10 Prozent. Vermutlich liegt dieser Fakt darin begründet, dass Raucher eine schlechtere Durchblutung aufweisen. Aber auch Toxine (Giftstoffe) des Rauchens wirken nachteilig auf die Wundheilung und führen zu einer Unterversorgung des Gewebes mit Sauerstoff.
Als weitere Ursachen für eine Sauerstoffmangelversorgung sind die Zuckerkrankheit, Gefäßerkrankungen der Schlagadern (die periphere arterielle Verschlusskrankheit) sowie der Venen (Krampfadern und Thrombosen), als auch eine Blutarmut (Anämie) zu nennen.
Welche Rolle spielen Medikamente und ein schwaches Immunsystem?
Eine weitere wichtige Ursache der Wundheilungsstörung ist die Schwäche des Immunsystems. Ein geschwächtes Immunsystem, beispielsweise bei Krebserkrankungen oder chronischen Infektionskrankheiten wie AIDS, beeinträchtigt den Heilungsprozess. Dasselbe gilt für verschiedene Medikamente wie Immunsuppressiva, Gerinnungshemmer und Zytostatika, die häufig in der Krebstherapie zum Einsatz kommen.
Welche Ursachen der Wundumgebung verschlechtern die Wundheilung?
Veränderungen im Bereich der Wundumgebung, sogenannte lokale Faktoren, können die Wundheilung ebenfalls in einem entscheidenden Ausmaß beeinträchtigen. Insbesondere große, tiefe, trockene oder dreckige sowie gequetschte Wunden neigen zu Wundheilungsstörungen. Eiter oder Blutergüsse können den Heilungsprozess zusätzlich verzögern, ebenso Bakterien im Wundbereich.
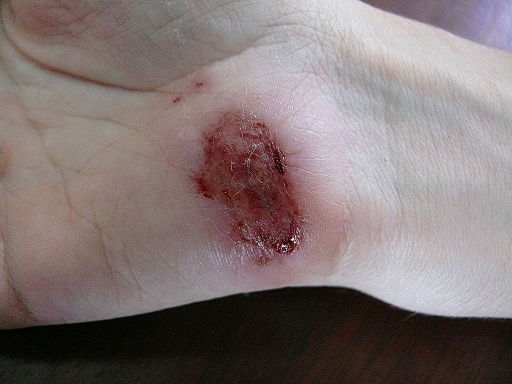
Grundsätzlich heilen kleine und oberflächliche Wunden besser als große und tiefe Wunden. Allgemein zeigen glatte Schnittwunden einen günstigeren Heilungsverlauf als beispielsweise Bisswunden. Eine falsche Versorgung der Wunde nach Verletzungen kann zusätzlich zu Wundheilungsstörungen führen. Die Wundabdeckung sollte die Wunde vor Austrocknung schützen und eine gute Sauerstoffzufuhr ermöglichen.
Wenn die Wunde genäht werden muss, darf die Naht nicht zu straff sein. Werden die Fäden zu früh gezogen, kann die Verletzung wieder aufreißen.
Leitsymptom der Wundheilungsstörung ist eine Wunde, die nicht verheilt. Je nach Art der Störung kann das Krankheitsbild variieren. Die Wunde kann anschwellen, sich röten und schmerzen. Weichen die Ränder der Wunde auseinander bzw. platzt die Wunde auf, spricht man von einer Wunddehiszenz. Dieses Phänomen tritt vor allem nach Operationen auf. Die Wunde kann von Blut umschlossen sein (Wundhämatom = Bluterguss) oder abgestorbenes Gewebe (Nekrose) aufweisen. Eine solche nekrotische Wunde erscheint bläulich-lila oder schwarz. Manche Wunden nässen zudem oder gehen mit Juckreiz und Fieber einher.
Was ist ein bei der Narbenbildung zu beachten?
Eine weitere Wundheilungsstörung ist das Narbenkeloid, was soviel wie überschießende Narbenbildung bedeutet. Hier bilden sich vermehrt sogenannte Fibroblasten, die ein Hauptbestandteil des Bindegewebes sind. Dadurch entsteht ein gutartiger Tumor, der wulstförmig über das Hautniveau wuchert. Normalerweise handelt es sich beim Keloid um ein rein ästhetisches Problem, gelegentlich kann es jedoch mit Juckreiz oder Berührungsempfindlichkeit einhergehen.
Nach einem ausführlichen Gespräch (Anamnese) wird die Wunde bzw. Narbe begutachtet und abgetastet. Es wird zudem auch überprüft, ob die Durchblutung, die Sensibilität oder die Motorik beeinträchtigt und welche Strukturen betroffen sind. Ebenso wird der Wundzustand beurteilt, insbesondere ob abgestorbenes Gewebe oder Eiter vorhanden sind. Bei kleineren Wunden genügt es meistens, diese zu untersuchen und vorsichtig zu reinigen sowie zu verbinden.
Größere Wunden und ausgeprägte Heilungsstörungen erfordern in der Regel weitere Untersuchungen. So kann eine Blutuntersuchung Aufschluss über die Funktionsfähigkeit des Immunsystems geben und zeigen, ob eine Infektion vorliegt. Tiefere und innere Wunden lassen sich nur mit bildgebenden Verfahren wie der Röntgenuntersuchung, Computer- oder Kernspintomographie bzw. der Ultraschalluntersuchung beurteilen. Besteht der Verdacht auf eine Infektion der Wunde, wird ein Wundabstrich entnommen, so dass der genaue Erreger bestimmt werden und ggf. ein gegen ihn wirksames Antibiotikum gegeben werden kann.
Bei der Behandlung der Wundheilungsstörung kann zwischen der Lokal- und der systemischen Therapie unterschieden werden. Wichtigster Erfolgsfaktor der Lokaltherapie ist die Wundhygiene. Die Wunde muss sauber gehalten, darf jedoch keinesfalls durch Desinfektionsmittel zu stark gereizt werden. Zur Reinigung kommen Spülungen mit Salzwasser oder Wundbäder mit körperwarmem Leitungswasser zum Einsatz. Abgestorbenes Gewebe, Fremdkörper oder Beläge werden chirurgisch abgetragen.
Chronische Wunden sollten, wenn möglich, regelmäßig von einem erfahrenen Wundexperten versorgt werden. Dieser wählt die richtige Wundauflage aus, die der Wunde Schutz bietet und zugleich einen feuchten Wundgrund zur Heilung ermöglicht. Besteht eine größere Wundinfektion, kann eine Behandlung mit Antibiotika sinnvoll sein. Um eventuelle Unempfindlichkeiten gegen bestimmte Antibiotika (sogenannte Resistenzen) im Vorfeld zu ermitteln, wird vor der medikamentösen Therapie in der Regel ein Wundabstrich entnommen.
Antibiotika werden meist als Infusion oder Tablette zur systemischen Behandlung verabreicht. Zur Förderung des Heilungsprozesses sollte allerdings unbedingt die zugrundeliegende Ursache der Wundheilungsstörung behandelt werden. Trotz intensiver Behandlung ist eine abschließende Heilung nicht immer möglich, sodass als letztes therapeutisches Mittel eine Amputation erforderlich sein kann.
Kann die Ursache der Wundheilungsstörung beseitigt werden, ist die Prognose in aller Regel gut. Dabei gilt: Je früher die Wunde optimal versorgt wird, desto besser sind die Heilungsaussichten. Insbesondere Menschen mit fortgeschrittenen chronischen Krankheiten, die die Wundheilung beeinträchtigen, leiden jedoch ihr Leben lang unter schlecht heilenden Wunden. Auch sehr kleine Verletzungen müssen hier vom Facharzt versorgt werden, damit sich keine weiteren Entzündungsherde entwickeln.














